जैव विविधता और पर्यावरण
जलवायु परिवर्तन और बढ़ते स्वास्थ्य जोखिम
- 10 Apr 2026
- 188 min read
यह लेख 07/04/2026 को द हिंदू में प्रकाशित "Climate change as a public health emergency” शीर्षक वाले लेख पर आधारित है। यह लेख जलवायु परिवर्तन की तीव्र होती वास्तविकता को एक सार्वजनिक स्वास्थ्य संकट के रूप में रेखांकित करता है तथा भारत में रोग, भीषण गर्मी, वायु प्रदूषण एवं खाद्य असुरक्षा को बढ़ाने में इसकी निर्णायक भूमिका को स्पष्ट करता है।
प्रिलिम्स के लिये: ग्लोबल वार्मिंग, पार्टिकुलेट मैटर, जलवायु परिवर्तन और मानव स्वास्थ्य पर राष्ट्रीय कार्यक्रम (NPCCHH)।
मेन्स के लिये: जलवायु परिवर्तन स्वास्थ्य संबंधी चिंताओं को कैसे बढ़ाता है, भारत जलवायु-स्वास्थ्य संबंधी चुनौतियों का किस प्रकार सामना कर रहा है तथा आगे किन उपायों की आवश्यकता है।
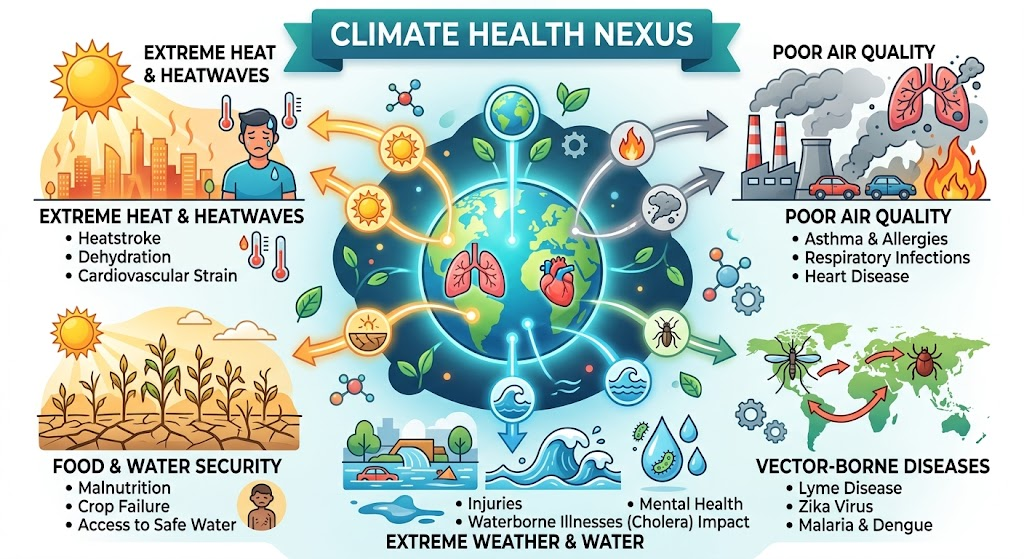
जलवायु परिवर्तन अब कोई दूरस्थ पर्यावरणीय चिंता नहीं, बल्कि एक तात्कालिक जन-स्वास्थ्य आपातस्थिति के रूप में उभर रहा है। भारत में ओडिशा और तेलंगाना जैसे क्षेत्रों में लू लगने से होने वाली मौतों में वृद्धि देखी जा रही है वहीं दिल्ली-NCR में डेंगू के मामलों का मौसमी पैटर्न सितंबर से नवंबर के बीच परिवर्तित हो रहा है। रोग-वाहक जीवों के आवासीय विस्तार तथा अनियमित वर्षा के कारण मलेरिया जैसी बीमारियाँ हिमाचल प्रदेश जैसे पहले अप्रभावित क्षेत्रों में भी फैल रही हैं। साथ ही, उच्च PM2.5 स्तर एवं हीट स्ट्रेस के कारण हृदय, श्वसन तथा गुर्दा संबंधी विकारों में वृद्धि हो रही है, जिससे गैर-संक्रामक रोगों का बोझ भी तीव्र हो रहा है।। इसके अतिरिक्त, जलवायु-जनित खाद्य असुरक्षा एवं कुपोषण की बढ़ती प्रवृत्तियाँ यह स्पष्ट करती हैं कि जलवायु परिवर्तन भारत के स्वास्थ्य परिदृश्य को मौलिक रूप से परिवर्तित कर रहा है।
जलवायु परिवर्तन स्वास्थ्य समस्याओं को कैसे बढ़ाता है?
- अत्यधिक गर्मी एवं व्यावसायिक मृत्यु-दर: बढ़ते तापमान तथा दीर्घकालिक लू-प्रकोप मानव शरीर की ताप-नियंत्रण प्रणाली को गंभीर रूप से प्रभावित करते हैं, जिसके परिणामस्वरूप घातक हीट स्ट्रोक तथा किडनी पर गंभीर दुष्प्रभाव जैसी स्थितियाँ उत्पन्न हो सकती हैं।
- यह तीव्र तापीय तनाव भारत के विशाल असंगठित क्षेत्र को असमान रूप से प्रभावित करता है, विशेषकर कृषि एवं निर्माण श्रमिकों को, जिन्हें पर्याप्त शीतलन सुविधाएँ उपलब्ध नहीं हो पाती हैं।
- लैंसेट काउंटडाउन की रिपोर्ट के अनुसार, वर्ष 2024 में भारतीयों ने अभूतपूर्व 19.8 लू-दिवसों का अनुभव किया, जिसके कारण लगभग 247 अरब संभावित श्रम-घंटों का नुकसान हुआ।
- वेक्टर जनित रोगों का विस्तार: बढ़ते तापमान, अनियमित मानसून और बदलती आर्द्रता व्यवस्थाएँ उपमहाद्वीप में एडीज और एनोफिलीज मच्छरों की भौगोलिक सीमा और प्रजनन काल को बढ़ा रही हैं।
- इस परिवर्तित पारिस्थितिकी के कारण वाहकों के भीतर वायरस की ऊष्मायन अवधि काफी कम हो जाती है, जिससे शहरी क्षेत्रों में तेज़ी से प्रकोप फैलता है और पहले से गैर-स्थानिक, उच्च ऊँचाई वाले क्षेत्रों में भी बीमारियाँ फैल जाती हैं।
- स्वास्थ्य मंत्रालय के हालिया आँकड़ों से देश में डेंगू के मामलों में भारी वृद्धि का पता चलता है, जो 2024 तक बढ़कर 23 लाख से अधिक हो जाएगा।
- इसके अलावा, तमिलनाडु और केरल जैसे राज्यों में अब बारहमासी संक्रमण के मामले सामने आ रहे हैं।
- वायु प्रदूषणजनित श्वसन रोग: जलवायु परिवर्तन के परिणामस्वरूप उत्पन्न मौसमी स्थिरता, विलंबित मानसून तथा जैवमास दहन में वृद्धि के कारण इंडो-गंगा मैदान में गंभीर तापीय व्युत्क्रमण परतें निर्मित होती हैं, जो विषैले कणों (PM2.5) को वायुमंडल में फँसा लेती हैं।
- इन उच्च प्रदूषण सांद्रताओं के दीर्घकालिक संपर्क से श्वसन तंत्र में रासायनिक सूजन उत्पन्न होती है, जिसके फलस्वरूप अस्थमा, क्रॉनिक ऑब्स्ट्रक्टिव पल्मोनरी डिजीज (COPD) तथा बच्चों में फेफड़ों के अविकसित विकास जैसी समस्याएँ गंभीर रूप से बढ़ती हैं।
- लैंसेट की रिपोर्ट के अनुसार, मानव-जनित PM2.5 प्रदूषण के कारण वर्ष 2022 में भारत में 17 लाख से अधिक मृत्यु हुईं, जो वर्ष 2010 की तुलना में लगभग 38% अधिक हैं।
- जलवैज्ञानिक चरम सीमाओं के माध्यम से जलजनित रोग: जलवायु परिवर्तन से तीव्र हो रहे चक्रवाती तूफान एवं अत्यधिक वर्षा घटनाएँ बार-बार पुरानी शहरी जल-निकासी प्रणालियों को विफल कर देती हैं, जिससे पीने योग्य पानी कच्चे सीवेज से दूषित हो जाता है।
- यह संरचनात्मक स्वच्छता विफलता आंत्र संक्रमणों एवं तीव्र अतिसार रोगों के विस्फोटक बहु-राज्यीय प्रकोपों हेतु अनुकूल परिस्थितियाँ निर्मित करती है।
- हाल के वर्षों में सिक्किम, असम एवं केरल में आई शहरी बाढ़ के पश्चात हैजा तथा टाइफाइड के मामलों में उल्लेखनीय वृद्धि दर्ज की गई है।
- राष्ट्रीय स्वास्थ्य प्रोफाइल के अनुसार, ये जल-जनित आपदाएँ कमज़ोर वर्गों को असमान रूप से प्रभावित करती हैं तथा बाढ़-प्रभावित क्षेत्रों में बाल चिकित्सा अस्पताल में भर्ती होने के प्रमुख कारणों में जलजनित रोगजनक शामिल हैं।
- कृषि क्षरण से उत्पन्न पोषण संबंधी कमियाँ: मानवजनित जलवायु परिवर्तन दीर्घकालिक तापीय तनाव तथा वायुमंडल में CO₂ के उच्च स्तर के माध्यम से भारत की कृषि अर्थव्यवस्था को संरचनात्मक रूप से प्रभावित करता है, जो विरोधाभासी रूप से प्रमुख खाद्यान्न फसलों में आवश्यक सूक्ष्म पोषक तत्त्वों की मात्रा को घटा देता है।
- उत्पादन में गिरावट तथा पोषण गुणवत्ता में ह्रास का यह द्विस्तरीय प्रभाव दीर्घकालिक कुपोषण, एनीमिया एवं बाल्यावस्था में बौनेपन (stunting) के जोखिम को उल्लेखनीय रूप से बढ़ाता है।
- भारतीय कृषि अनुसंधान परिषद के आकलनों के अनुसार, अनियंत्रित जलवायु परिवर्तन की स्थिति में वर्ष 2050 तक वर्षा-आधारित धान की उपज में लगभग 20% तथा गेहूँ की उपज में 19.3% तक की गिरावट संभावित है।
- इसके अतिरिक्त, बढ़े हुए CO₂ स्तर के कारण प्रमुख अनाजों में प्रोटीन, जस्ता एवं लौह की मात्रा में कमी प्रमाणित हुई है, जिससे भारत में विद्यमान छिपी हुई भूख (hidden hunger) की समस्या और अधिक गंभीर हो जाती है।
- पशु-जनित महामारियों का प्रसार: अनियमित वर्षा एवं तीव्र वनोन्मूलन के संयुक्त प्रभाव से वन्यजीवों के प्रवासी एवं भोजन खोजने के व्यवहार में मौलिक परिवर्तन होता है, जिसके परिणामस्वरूप वे घनी आबादी वाले कृषि-शहरी क्षेत्रों की ओर प्रवास करने के लिये बाध्य होते हैं।
- यह अभूतपूर्व पारिस्थितिकी निकटता प्रजातीय अवरोधों को कमज़ोर करती है, जिससे प्रतिरक्षात्मक रूप से अनुभवहीन मानव आबादी में अत्यधिक घातक ज़ूनोटिक वायरस के प्रसार की संभावना तीव्र हो जाती है।
- उदाहरणस्वरूप, केरल में बार-बार उभरने वाले उच्च मृत्यु-दर युक्त निपाह वायरस प्रकोप प्रत्यक्ष रूप से उन जलवायु-प्रेरित तनावों से संबद्ध हैं, जो फल-भक्षी चमगादड़ों को उनके पारंपरिक वन आवासों से विस्थापित कर मानव-आसन्न क्षेत्रों में आने के लिये विवश करते हैं।
- पर्यावरणीय चिंता एवं मानसिक स्वास्थ्य संकट: जलवायु परिवर्तन का मनोवैज्ञानिक प्रभाव ग्रामीण भारत में एक गहन मानसिक स्वास्थ्य संकट के रूप में उभर रहा है, जहाँ कृषि-आधारित आजीविकाएँ अत्यधिक जलवायु अनिश्चितता पर निर्भर हैं।
- चक्रीय सूखे, बेमौसम ओलावृष्टि तथा भीषण लू के कारण बार-बार होने वाली फसल विफलताएँ दीर्घकालिक तनाव, ऋण-जाल तथा गहन पर्यावरणीय चिंता (Eco-anxiety) को जन्म देती हैं।
- अनुभवजन्य अध्ययनों से स्पष्ट होता है कि विदर्भ एवं मराठवाड़ा जैसे संवेदनशील कृषि क्षेत्रों में गंभीर सूखा वर्षों का प्रत्यक्ष संबंध किसानों की आत्महत्या दर में स्थानीय स्तर पर वृद्धि से है।
- इसके अतिरिक्त, हालिया सार्वजनिक स्वास्थ्य सर्वेक्षणों में कृषि श्रमिकों के मध्य नैदानिक अवसाद एवं आघातजन्य तनाव विकार की बढ़ती प्रवृत्ति दर्ज की गई है, जो मानसिक स्वास्थ्य अवसंरचना की कमी के कारण और अधिक गंभीर हो जाती है।
- स्वास्थ्य सेवा अवसंरचना का व्यवधान: चरम मौसमी घटनाएँ न केवल द्वितीयक स्वास्थ्य संकटों को जन्म देती हैं, बल्कि स्वास्थ्य प्रणाली की भौतिक एवं संस्थागत क्षमता को भी प्रत्यक्ष रूप से बाधित करती हैं।
- उच्च-तीव्रता चक्रवात तथा अभूतपूर्व शहरी बाढ़ नियमित रूप से प्राथमिक स्वास्थ्य केंद्रों को जलमग्न कर देती हैं, जीवनरक्षक औषधियों की आपूर्ति शृंखलाओं को बाधित करती हैं तथा अस्पतालों को दीर्घकालिक विद्युत आपूर्ति बाधाओं का सामना करना पड़ता है।
- हाल के वर्षों में पूर्वी तट पर आए चक्रवातों तथा वर्ष 2025 में पूर्वोत्तर भारत में आई विनाशकारी बाढ़ के दौरान अनेक ग्रामीण स्वास्थ्य सुविधाएँ या तो संरचनात्मक रूप से क्षतिग्रस्त हो गईं अथवा पूर्णतः दुर्गम हो गईं।
- यह अवसंरचनात्मक व्यवधान आकस्मिक चिकित्सीय हस्तक्षेपों में गंभीर विलंब उत्पन्न करता है, जिसके परिणामस्वरूप प्राथमिक आपदा के उपरांत भी रोकी जा सकने वाली द्वितीयक मृत्यु-दर में उल्लेखनीय वृद्धि देखी जाती है।
भारत द्वारा जलवायु-स्वास्थ्य संबंधी चुनौतियों से निपटने के लिये अपनाए गए उपाय क्या हैं?
- राष्ट्रीय जलवायु परिवर्तन एवं मानव स्वास्थ्य कार्यक्रम (NPCCHH) के माध्यम से संस्थागत शासन: NPCCHH जलवायु अनुकूलन को प्रत्यक्ष रूप से सार्वजनिक स्वास्थ्य नीति में मुख्यधारा में स्थापित करने हेतु भारत की एक आधारभूत संस्थागत संरचना प्रदान करता है।
- यह ढाँचा स्वास्थ्य प्रशासन के प्रतिमान को प्रतिक्रियात्मक आपदा प्रबंधन से हटाकर सक्रिय निगरानी, क्षमता निर्माण तथा जलवायु-संवेदनशील रोग शमन की दिशा में रूपांतरित करता है।
- हीट एक्शन प्लान (HAP) का क्रियान्वयन: अत्यधिक ताप-जनित मृत्यु-दर में वृद्धि से निपटने के लिये, भारत ने स्थानीय HAP को संस्थागत रूप प्रदान किया है, जिनमें अंतर-विभागीय समन्वय, व्यावसायिक सुरक्षा प्रावधान तथा प्रारंभिक चेतावनी प्रणाली को अनिवार्य बनाया गया है।
- ये बहुआयामी रणनीतियाँ कार्य-घंटों का पुनर्निर्धारण, सार्वजनिक शीतलन केंद्रों की स्थापना तथा अस्पतालों की आकस्मिक क्षमता वृद्धि के माध्यम से सामाजिक-आर्थिक रूप से संवेदनशील वर्गों की प्रभावी सुरक्षा सुनिश्चित करती हैं।
- राष्ट्रीय आपदा प्रबंधन प्राधिकरण (NDMA) के सहयोग से वर्ष 2024–25 की भीषण गर्मियों के दौरान 23 उच्च-संवेदनशील राज्यों में इन योजनाओं का सक्रिय क्रियान्वयन किया गया।
- साथ ही, एकीकृत स्वास्थ्य सूचना प्लेटफार्म (IHIP) के माध्यम से लू-सम्बंधित रोगों की दैनिक निगरानी कर डेटा-आधारित त्वरित चिकित्सीय हस्तक्षेप सुनिश्चित किये गए।
- राष्ट्रीय वन हेल्थ मिशन (NOHM) का शुभारंभ: जलवायु परिवर्तन-जनित पारिस्थितिकी एवं पर्यावासीय व्यवधानों के परिणामस्वरूप उभरते पशु-जनित रोगों के जोखिम को कम करने हेतु भारत ने NOHM का शुभारंभ किया है।
- यह समेकित दृष्टिकोण मानव, पशु चिकित्सा एवं पर्यावरणीय स्वास्थ्य क्षेत्रों को एकीकृत कर संस्थागत विभाजनों को समाप्त करता है, जिससे नवोन्मेषी रोगजनकों की पहचान एवं नियंत्रण महामारी बनने से पूर्व ही संभव हो सके।
- ₹383 करोड़ के महत्त्वपूर्ण निवेश तथा नागपुर में राष्ट्रीय वन हेल्थ संस्थान की हालिया स्थापना द्वारा समर्थित यह मिशन अंतर-मंत्रालयी रोग-सूचना के केंद्रीकरण एवं समन्वित जैव-सुरक्षा शासन को सुदृढ़ करता है।
- हरित स्वास्थ्य सेवा अवसंरचना की ओर संक्रमण: स्वास्थ्य क्षेत्र के कार्बन पदचिह्न को स्वीकार करते हुए, भारत वितरित नवीकरणीय ऊर्जा एकीकरण के माध्यम से चिकित्सीय अवसंरचना के डी-कार्बनाइजेशन एवं जलवायु-अनुकूलन को सुदृढ़ करने की दिशा में तीव्र प्रयास कर रहा है।
- हरित अस्पतालों की ओर यह संक्रमण चरम मौसम घटनाओं के दौरान विद्युत ग्रिड विफलताओं के बावजूद निरंतर जीवनरक्षक सेवाएँ सुनिश्चित करता है, साथ ही इस क्षेत्र के दीर्घकालिक ग्रीनहाउस गैस उत्सर्जन में संरचनात्मक कमी लाता है।
- NPCCHH के अद्यतन दिशा-निर्देशों के अंतर्गत, स्वास्थ्य सुविधाएँ तेज़ी से जलवायु-अनुकूलन भवन मानकों एवं सौर ऊर्जा उपयोग को अपनाते हुए अनुकूलन (Adaptation) एवं शमन (Mitigation) के समेकित दृष्टिकोण को साकार कर रही हैं।
- सटीक प्रारंभिक चेतावनी प्रणालियों की तैनाती: भारतीय मौसम विज्ञान विभाग (IMD) ने उन्नत जलवायु विज्ञान को पूर्वव्यापी जन-स्वास्थ्य हस्तक्षेपों से एकीकृत करते हुए मल्टी-मॉडल एन्सेम्बल (MME) पूर्वानुमान प्रणाली के माध्यम से अपनी पूर्वानुमान क्षमता को सुदृढ़ किया है।
- IMD की बहु-स्तरीय पूर्वानुमान रणनीति विभिन्न क्षेत्रों के लिये छह घंटे तक का तात्कालिक पूर्वानुमान तथा सात दिनों तक का अल्प से मध्यम अवधि का पूर्वानुमान उपलब्ध कराती है।
- यह उच्च-रिज़ॉल्यूशन, प्रभाव-आधारित मौसमीय डेटा ज़िला प्रशासन को चरम मौसम घटनाओं के आगमन से पूर्व ही लक्षित निकासी, चिकित्सीय संसाधनों की पूर्व-तैनाती तथा आपदा तैयारी को प्रभावी रूप से सुनिश्चित करने में सक्षम बनाता है।
- वायु प्रदूषण एवं श्वसन स्वास्थ्य हेतु एकीकृत कार्यनीति: जलवायु परिवर्तन-जनित वायुमंडलीय स्थिरता और कणीय पदार्थ (PM) के घातक संयोग से उत्पन्न जोखिमों के प्रबंधन हेतु भारत ने अपनी व्यापक जलवायु रणनीति में समर्पित वायु प्रदूषण-स्वास्थ्य कार्ययोजनाओं को समाहित किया है।
- यह नीतिगत ढाँचा रासायनिक रूप से संकेंद्रित प्रदूषकों की पहचान तथा उनसे उत्पन्न तीव्र श्वसन संकट, अस्थमा की तीव्रता और हृदय संबंधी आपात स्थितियों के पूर्व-निवारक प्रबंधन पर केंद्रित है।
- साथ ही, महामारी विज्ञान निगरानी तंत्र स्थानीय वायु गुणवत्ता सूचकांक (AQI) के वास्तविक समय के आँकड़ों को अस्पतालों में भर्ती मामलों से एकीकृत कर, ऑक्सीजन एवं नेबुलाइज़र जैसी आवश्यक संसाधनों का गतिशील आवंटन सुनिश्चित कर रहा है।
- वास्तविक समय आधारित डिजिटल महामारी विज्ञान निगरानी: जलवायु परिवर्तन के कारण परिवर्तित मानसूनी पैटर्न तथा जलवायु-जनित चरम स्थितियों से उत्पन्न जलजनित एवं वाहक-जनित रोगों के तीव्र प्रसार की चुनौती से निपटने के लिये भारत ने अपने रोग निगरानी तंत्र का व्यापक डिजिटलीकरण किया है। पारंपरिक विलंबित कागज़ी रिपोर्टिंग के स्थान पर वास्तविक समय आधारित डिजिटल डैशबोर्ड की स्थापना से महामारी वैज्ञानिकों को स्थानीय संक्रमण समूहों की त्वरित पहचान एवं शीघ्र प्रतिक्रिया सुनिश्चित करने में सहायता मिल रही है।
- एकीकृत स्वास्थ्य सूचना प्लेटफार्म (IHIP) के विस्तार के माध्यम से देशभर के प्राथमिक स्वास्थ्य केंद्रों से जलवायु-संवेदनशील रोगों से संबंधित दैनिक, प्रमाणित आँकड़ों का संकलन संभव हुआ है, जिससे साक्ष्य-आधारित और समयोचित सार्वजनिक स्वास्थ्य हस्तक्षेप सुनिश्चित किये जा रहे हैं।
- जलवायु-सम्बद्ध मानसिक स्वास्थ्य लचीलापन प्रोटोकॉल: पर्यावरणीय विस्थापन और कृषि संकट से उत्पन्न गहन मनोवैज्ञानिक आघात को ध्यान में रखते हुए, भारत ने जलवायु-स्वास्थ्य हस्तक्षेपों में मनोवैज्ञानिक अनुकूलन को व्यवस्थित रूप से एकीकृत किया है।
- यह महत्त्वपूर्ण पहल आपदा-जनित PTSD, पर्यावरणीय चिंता तथा कृषक अवसाद की तीव्र होती प्रवृत्तियों का लक्षित समाधान प्रस्तुत करती है, जिसके अंतर्गत आपदा-उपरांत सार्वजनिक स्वास्थ्य प्रतिक्रियाओं में विशेष मानसिक स्वास्थ्य प्रोटोकॉल को सम्मिलित किया गया है।
- NPCCHH के अंतर्गत, केंद्र सरकार ने जलवायु परिवर्तन एवं मानसिक स्वास्थ्य पर केंद्रित मानक संचालन दिशानिर्देश (SOP) जारी किये हैं, जिनका उद्देश्य प्राथमिक स्वास्थ्य चिकित्सकों को आपदा मनोचिकित्सा के क्षेत्र में प्रशिक्षित कर, ज़मीनी स्तर पर मानसिक स्वास्थ्य सेवाओं की प्रभावशीलता को सुदृढ़ करना है।
जलवायु परिवर्तन और स्वास्थ्य के अंतर्संबंध को कम करने हेतु और कौन-से उपाय आवश्यक हैं?
- सूक्ष्म-जलवायु भेद्यता मानचित्रण (स्थानिक महामारी विज्ञान): हमें व्यापक स्तर के जलवायु प्रतिरूपों से आगे बढ़कर अति-स्थानीय, भौगोलिक-आधारित स्वास्थ्य संवेदनशीलता मानचित्रण की ओर संक्रमण करना चाहिये, जो सूक्ष्म-जलवायवीय असामान्यताओं को वार्ड-स्तरीय सामाजिक-आर्थिक जनसांख्यिकी के साथ संबद्ध करता हो।
- यह सटीक जन-स्वास्थ्य उपकरण नगर निकायों को उन विशिष्ट उच्च-जोखिम वाले क्षेत्रों की पहचान करने में सक्षम बनाएगा, जो चरम नगरीय ऊष्मा-द्वीप प्रभावों या स्थानीय रोग-वाहक प्रजनन के प्रति संवेदनशील हैं।
- रोग-विज्ञान निगरानी को वास्तविक समय के स्थलाकृतिक और जल-वैज्ञानिक आँकड़ों के साथ संयोजित करके स्थानीय सरकारें लक्षित चिकित्सीय संसाधनों तथा अवसंरचनात्मक उन्नयन का पूर्व-नियोजन कर सकती हैं।
- इस प्रकार का सूक्ष्म स्तर का स्थानिक रोग-विज्ञान निष्क्रिय जोखिम-पहचान को सक्रिय, भौगोलिक रूप से सटीक पूर्व-निवारक स्वास्थ्य हस्तक्षेपों में रूपांतरित करता है।
- जलवायु-अनुकूल जल, स्वच्छता और स्वच्छता (WASH) अवसंरचना का एकीकरण: बार-बार होने वाली जलजनित महामारियों से निपटने के लिये नगरपालिका जल, स्वच्छता और स्वच्छता (WASH) अवसंरचना को भौतिक रूप से उन्नत करना आवश्यक है ताकि यह प्रणालीगत अंतर-संदूषण के बिना अत्यधिक जलवैज्ञानिक अस्थिरता का सामना कर सके।
- इंजीनियरिंग संबंधी उपायों में विकेंद्रीकृत अपशिष्ट जल उपचार नेटवर्क और बाढ़-रोधी स्वच्छता ग्रिडों का कार्यान्वयन अनिवार्य होना चाहिये जो स्टॉर्म वाटर रन-ऑफ को महत्त्वपूर्ण सीवेज चैनलों से भौतिक रूप से अलग करते हैं।
- इसके अलावा, जैव-निस्पंदन नालियों और पारगम्य शहरी सतहों को प्रोत्साहित करने से आकास्मक बाढ़ के प्रभावों को स्वाभाविक रूप से कम किया जा सकेगा, जिससे आंतों के रोगजनकों के पारिस्थितिक प्रजनन स्थलों में सक्रिय रूप से कमी आएगी।
- यह संरचनात्मक जलवायु-रोधी व्यवस्था सुनिश्चित करती है कि विनाशकारी, उच्च तीव्रता वाली वर्षा की घटनाओं के दौरान भी बुनियादी सार्वजनिक स्वच्छता मूल रूप से अप्रभावित रहे।
- जलवायु-अनुकूल औषधीय आपूर्ति शृंखलाएँ: चिकित्सा क्षेत्र को अत्यधिक तापीय और मौसम संबंधी व्यवधानों के विरुद्ध शीत शृंखला की समुत्थानशीलता एवं चिकित्सीय प्रभावकारिता की गारंटी देने के लिये अपनी औषधीय आपूर्ति शृंखलाओं को सक्रिय रूप से पुनर्रचित करना होगा।
- प्राथमिक स्वास्थ्य केंद्रों में विकेंद्रीकृत, सौर ऊर्जा संचालित चिकित्सा प्रशीतन इकाइयों को लागू करने से जलवायु परिवर्तन के कारण होने वाली क्षेत्रीय बिजली ग्रिड विफलताओं से महत्त्वपूर्ण जैविक दवाओं, टीकों और विषरोधी दवाओं को प्रभावी ढंग से बचाया जा सकेगा।
- इसके अतिरिक्त, घरेलू दवा निर्माण को पूर्वानुमानित आपदा के मौसम से काफी पहले आपातकालीन जीवन रक्षक दवाओं का रणनीतिक रूप से भंडार करने के लिये पूर्वानुमानित मौसम संबंधी मॉडलिंग को एकीकृत करने की आवश्यकता है।
- ज़मीनी स्तर पर स्वास्थ्य संबंधी निगरानीकर्त्ताओं का क्रॉस-प्रशिक्षण: स्थानीय स्तर पर जलवायु-स्वास्थ्य हस्तक्षेपों के प्रभावी क्रियान्वयन हेतु आवश्यक है कि अग्रिम पंक्ति के सामुदायिक स्वास्थ्य कर्मियों को जलवायु-जनित रोग-लक्षणों की पहचान तथा आपदा-प्रतिक्रिया में प्रशिक्षित किया जाये।
- इन कर्मियों को ऊष्मा-जनित थकान, प्रारंभिक रोग-वाहक जनित लक्षणों तथा जलजनित रोगों के लिये विशेष निदान प्रक्रियाओं से सुसज्जित करने से संस्थागत उपचार की आवश्यकता से पूर्व त्वरित प्राथमिक उपचार संभव हो सकेगा।
- यह स्थानीय क्षमता-विकास सामुदायिक कर्मियों को मौखिक पुनर्जलीकरण लवण वितरित करने, प्रारंभिक उपचार देने तथा संवेदनशील परिवारों तक लक्षित स्वास्थ्य जागरूकता पहुँचाने में सक्षम बनाता है।
- प्राथमिक स्वास्थ्य सेवा में पर्यावरण-मनोचिकित्सा को मुख्यधारा में लाना: पारिस्थितिक और आपदा-जनित आघात की बढ़ती समस्या से निपटने के लिये सार्वजनिक स्वास्थ्य ढाँचे में पर्यावरण-आधारित मनोचिकित्सा तथा आघात-संवेदनशील उपचार को नियमित सेवाओं में शामिल करना आवश्यक है।
- स्वास्थ्य मंत्रालयों को आपदा के बाद होने वाले PTSD और दीर्घकालिक पर्यावरण संबंधी चिंता के लिये मानकीकृत स्क्रीनिंग प्रोटोकॉल तैयार करने चाहिये तथा आपदा-उपरांत चिकित्सा पुनर्वास शिविरों में मनोवैज्ञानिक मूल्यांकन को एक अनिवार्य घटक बनाना चाहिये।
- प्रशिक्षित मनोचिकित्सा नर्सों द्वारा संचालित विकेंद्रीकृत, समुदाय-नेतृत्व वाले मनोसामाजिक सहायता समूहों की स्थापना करके, सरकारें गंभीर रूप से प्रभावित कृषि प्रधान और विस्थापित आबादी के बीच मानसिक स्वास्थ्य हस्तक्षेप से जुड़े कलंक को दूर कर सकती हैं।
- पर्यावरण संबंधी मानसिक स्वास्थ्य देखभाल का यह संस्थागत मुख्यधाराकरण दीर्घकालिक संज्ञानात्मक समुत्थानशीलता विकसित करता है, जिससे तीव्र संकट को गंभीर मनोरोग रुग्णता में बदलने से रोका जा सकता है।
- कृषि पोषण विविधीकरण और जैव संवर्द्धन: जलवायु परिवर्तन के कारण फसलों के पोषक तत्त्वों में होने वाली कमी का मुकाबला करने के लिये, कमज़ोर एकल फसलों की खेती से हटकर जैव संवर्द्धन से युक्त, जलवायु-सहिष्णु मुख्य फसलों की व्यापक खेती की ओर एक रणनीतिक कृषि परिवर्तन की आवश्यकता है।
- कृषि विस्तार सेवाओं को उच्च उपज देने वाली, सूखा-सहिष्णु बीज किस्मों जैसे कि जैव-परागित कदन्न (श्री अन्न) और लौह-समृद्ध दलहन का सक्रिय रूप से सब्सिडीकरण तथा वितरण करना चाहिये जो गंभीर ताप तनाव के तहत अपनी पोषण संबंधी अखंडता को बनाए रखती हैं।
- कृषि नीति को सार्वजनिक स्वास्थ्य पोषण कार्यक्रमों के साथ समन्वयित करने से यह सुनिश्चित होता है कि ये पोषक तत्त्वों से भरपूर फसलें सीधे सार्वजनिक वितरण प्रणालियों और आवश्यक पूरक पोषण योजनाओं में एकीकृत हो जाएँ।
- यह स्थानीय पोषण संबंधी संप्रभुता, जलवायु परिवर्तन से प्रेरित प्रच्छन्न भुखमरी और सूक्ष्म पोषक तत्त्वों की कमी के बढ़ते खतरे से कमज़ोर बाल चिकित्सा एवं मातृ जनांकिकी को संरचनात्मक रूप से सुरक्षित रखती है।
- असंगठित क्षेत्र के लिये गतिशील व्यावसायिक स्वास्थ्य जनादेश: विशाल अनौपचारिक कार्यबल की सुरक्षा के लिये गतिशील व्यावसायिक स्वास्थ्य जनादेशों का निर्माण और कड़ाई से प्रवर्तन आवश्यक है, जो वास्तविक काल के सूक्ष्म-जलवायु संबंधी सीमाओं द्वारा सीधे सक्रिय होते हैं।
- श्रम नियमों को सक्रिय रूप से विकसित होना चाहिये ताकि अनिवार्य रूप से विश्राम अवधि, अनिवार्य जलयोजन अंतराल और अत्यधिक गर्मी की चेतावनी के दौरान चरम शारीरिक श्रम को दिन के ठंडे समय में स्थानांतरित करने का प्रावधान हो सके।
- साथ ही, सरकारों को वित्तीय सुरक्षा संजाल में नवोन्मेष करना चाहिये, जैसे कि सूक्ष्म बीमा मॉडल या जलवायु-संबंधी वेतन मुआवज़ा, ताकि घातक मौसम की स्थिति के कारण काम के घंटों के नुकसान के लिये दैनिक वेतन भोगियों को मुआवज़ा दिया जा सके।
- श्रम अधिकारों और जलवायु अनुकूलन का यह अंतर्संबंध आर्थिक रूप से कमज़ोर आबादी को गंभीर वित्तीय दरिद्रता तथा घातक ताप जोखिम के बीच चयन करने के लिये विवश होने से रोकता है।
- ज़ूनोटिक जीनोमिक निगरानी नेटवर्क का एकीकृत विकास: जलवायु परिवर्तन-जनित संभावित महामारियों की रोकथाम हेतु उच्च जोखिम वाले पारिस्थितिकी संक्रमण क्षेत्रों एवं शहरी-ग्रामीण संपर्क सीमाओं पर सक्रिय, सतत एवं उन्नत जीनोमिक निगरानी तंत्र की स्थापना अनिवार्य है।
- इस दिशा में, पशु चिकित्सा एवं मानव जन-स्वास्थ्य तंत्रों के मध्य संस्थागत समन्वय स्थापित करते हुए, पशुधन, विस्थापित वन्यजीवों तथा मानव समुदायों से रोगजनकों के व्यवस्थित अनुक्रमण हेतु मोबाइल जैव-निगरानी इकाइयों की तैनाती की जानी चाहिये।
- उन्नत बायोइन्फॉर्मेटिक्स तथा मशीन लर्निंग एल्गोरिदम के माध्यम से अंतर-प्रजातीय वायरल उत्परिवर्तनों का वास्तविक समय में विश्लेषण एवं मानचित्रण संभव हो सकेगा, जिससे संभावित ज़ूनोटिक रोग प्रसार को मानव-से-मानव संचरण में परिवर्तित होने से पूर्व ही नियंत्रित किया जा सके।
- इस प्रकार, यह सक्रिय जीनोमिक निगरानी ढाँचा सहयोगात्मक स्वास्थ्य दृष्टिकोण को केवल सैद्धांतिक अवधारणा तक सीमित न रखकर, एक त्वरित, प्रत्युत्तरक्षम एवं जमीनी स्तर पर क्रियाशील महामारी-निरोधी सुरक्षा कवच में रूपांतरित करता है।
निष्कर्ष:
भारत में जलवायु और स्वास्थ्य के बीच का संबंध एक ऐसे व्यवस्थागत संकट में परिणत हो गया है जिसके लिये प्रतिक्रियात्मक आपातकालीन प्रबंधन से हटकर सक्रिय, जलवायु-अनुकूल स्वास्थ्य सेवा व्यवस्था की ओर एक मौलिक संक्रमण की आवश्यकता है। अति-स्थानीय स्तर पर संवेदनशीलता का आकलन करके, हरित अवसंरचना और समुदाय-आधारित मानसिक स्वास्थ्य सहायता को एकीकृत करके, भारत पर्यावरण नीति एवं जन कल्याण के बीच के अंतराल को समाप्त कर सकता है। अंततः, एक स्वास्थ्य दर्शन पर आधारित ‘सभी नीतियों में स्वास्थ्य’ का दृष्टिकोण, बढ़ते तापमान के कारण उत्पन्न अस्थिरता से देश के जनांकिकीय लाभांश की रक्षा के लिये आवश्यक है।
|
दृष्टि मेन्स प्रश्न भारत में जलवायु परिवर्तन और सार्वजनिक स्वास्थ्य का अंतर्संबंध अब केवल एक पर्यावरणीय पूर्वानुमान नहीं बल्कि एक सामाजिक-आर्थिक वास्तविकता बन गया है। भारत के स्वास्थ्य परिदृश्य पर जलवायु परिवर्तन के बहुआयामी प्रभावों का समालोचनात्मक विश्लेषण कीजिये। |
अक्सर पूछे जाने वाले प्रश्न
1. NPCCHH क्या है?
यह जलवायु परिवर्तन और मानव स्वास्थ्य पर राष्ट्रीय कार्यक्रम है, जिसका उद्देश्य जलवायु-सुभेद्य बीमारियों से निपटने के लिये स्वास्थ्य सेवा क्षमता का निर्माण करना है।
2. जलवायु परिवर्तन भारत की श्रम उत्पादकता को किस प्रकार प्रभावित करता है?
अत्यधिक गर्मी के कारण अरबों श्रम घंटों का नुकसान होता है (उदाहरण के लिये, वर्ष 2024 में 247 अरब की हानि), जिससे 194 अरब डॉलर की अनौपचारिक अर्थव्यवस्था बुरी तरह प्रभावित होती है।
3. 'वन हेल्थ' दृष्टिकोण क्या है?
एक एकीकृत रणनीति जो निपाह वायरस से पशुजनित बीमारियों के प्रसार को रोकने के लिये मानव, पशु और पर्यावरण स्वास्थ्य को आपस में एकीकृत है।
4. कार्बन डाइऑक्साइड फसलों में पोषण को किस प्रकार प्रभावित करता है?
वायुमंडल में CO2 की उच्च मात्रा विरोधाभासी रूप से चावल और गेहूँ जैसी मुख्य फसलों में प्रोटीन, जस्ता एवं लौह जैसे आवश्यक सूक्ष्म पोषक तत्त्वों को कम कर देती है।
5. HAP क्या हैं?
हीट एक्शन प्लान, स्थानीय स्तर पर तैयार की गई रणनीतिक रूपरेखाएँ होती हैं, जिनका उद्देश्य हीट-वेव्स की स्थिति में पूर्व चेतावनी, शीतलन राहत और चिकित्सीय तैयारी सुनिश्चित करना है।
UPSC सिविल सेवा परीक्षा, विगत वर्ष के प्रश्न (PYQ)
मेन्स
प्रश्न 1. 'जलवायु परिवर्तन' एक वैश्विक समस्या है। भारत जलवायु परिवर्तन से किस प्रकार प्रभावित होगा ? जलवायु परिवर्तन के द्वारा भारत के हिमालयी और समुद्रतटीय राज्य किस प्रकार प्रभावित होंगे? (2017)
प्रश्न 2. "एक कल्याणकारी राज्य की नैतिक अनिवार्यता के अलावा, प्राथमिक स्वास्थ्य संरचना धारणीय विकास की एक आवश्यक पूर्व शर्त है।" विश्लेषण कीजिये। (2021)
</div?