भारत में मातृ स्वास्थ्य देखभाल | 14 Apr 2026
प्रिलिम्स के लिये: विश्व स्वास्थ्य संगठन, मातृ मृत्यु अनुपात, SDG लक्ष्य 3.1, स्वास्थ्य एवं कल्याण केंद्र, एनीमिया
मेन्स के लिये: मातृ मृत्यु और SDG 3.1 लक्ष्य, सार्वजनिक स्वास्थ्य अवसंरचना और शासन संबंधी चुनौतियाँ, स्वास्थ्य परिणामों में सामाजिक निर्धारकों की भूमिका
चर्चा में क्यों?
द लैंसेट ऑब्स्टेट्रिक्स, गायनेकोलॉजी एंड विमेंस हेल्थ में एक अध्ययन इस बात पर प्रकाश डालता है कि यद्यपि भारत ने वर्ष 1990 के बाद से मातृ मृत्यु दर में उल्लेखनीय कमी की है, वर्ष 2015 के बाद प्रगति धीमी हो गई है, जो मातृ स्वास्थ्य देखभाल में अंतराल संबंधी व्यापक दृष्टिकोण की आवश्यकता पर चिंता उत्पन्न करती है।
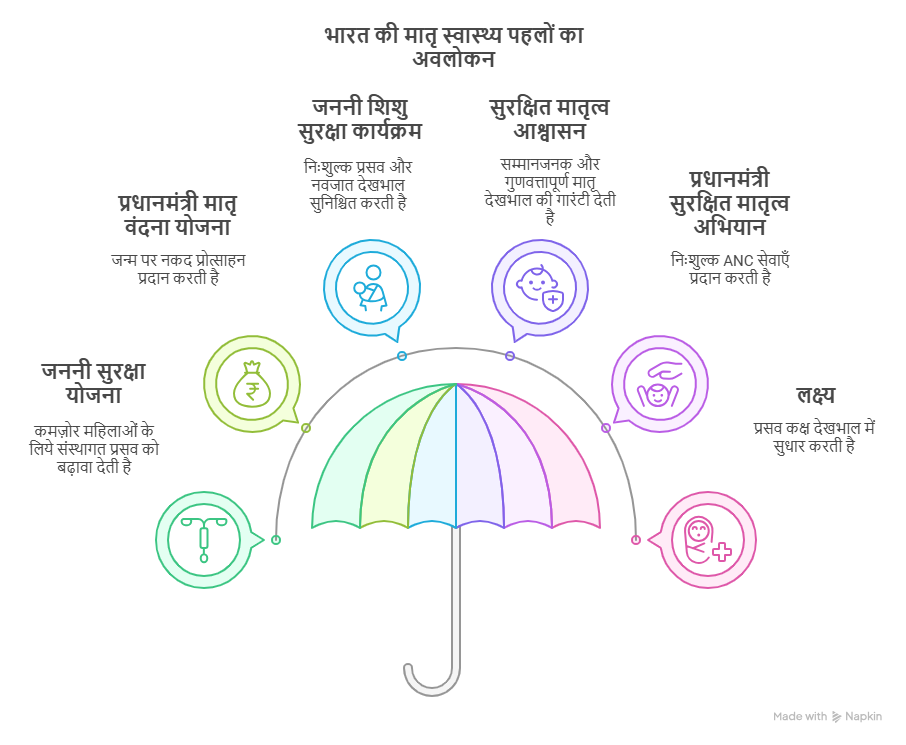
सारांश
- भारत में मातृ मृत्यु दर (MMR) में महत्त्वपूर्ण गिरावट के बावज़ूद वर्ष 2015 के बाद प्रगति धीमी हो गई है, जिसमें क्षेत्रीय असमानताएँ अभी भी प्रमुख चुनौतियाँ पेश कर रही हैं।
- SDG लक्ष्य 3.1 को प्राप्त करने के लिये स्वास्थ्य सेवा की गुणवत्ता,दाई, बुनियादी ढाँचे (Mid Wifery) को मज़बूत करना और एनीमिया तथा कम उम्र में विवाह जैसे सामाजिक निर्धारकों को संबोधित करना आवश्यक है।
मातृ स्वास्थ्य देखभाल पर किये गए अध्ययन के मुख्य बिंदु क्या हैं?
- प्रगति में कमी और लगातार बोझ: यद्यपि मातृ मृत्यु दर 1990 के स्तर की एक-पाँचवीं रह गई है, वर्ष 2015 के बाद से प्रगति चिंताजनक रूप से धीमी हो गई है।
- भारत में अभी भी वैश्विक मातृ मृत्यु का दसवाँ हिस्सा पाया गया है, जिसमें रक्तस्राव, संक्रमण और रक्तचाप संबंधी विकार जैसे रोकथाम योग्य पहलू प्रमुख पहलू बने हुए हैं।
- SDG संबंधी चुनौती और क्षेत्रीय असमानताएँ: वर्ष 2030 तक मातृ मृत्यु दर को प्रति 1,00,000 जीवित जन्मों पर 70 मौतों तक कम करने के सतत विकास लक्ष्य (SDG) 3.1 को पूरा करना गंभीर क्षेत्रीय असंतुलनों से बाधित है।
- हालाँकि केरल, महाराष्ट्र और तमिलनाडु जैसे राज्यों ने 70 से नीचे MMR हासिल कर लिया है, अन्य राज्य, जैसे– असम (195), मध्य प्रदेश (173), उत्तर प्रदेश (167) और बिहार (118), राष्ट्रीय औसत से पीछे हैं, जो मातृ स्वास्थ्य देखभाल में क्षेत्रीय असमानताओं को दर्शाता है।
- महामारी का प्रभाव: कोविड-19 ने व्यवस्था की कमज़ोरी को उजागर किया, जिसमें फ्रंटलाइन कर्मियों को हटा दिया गया और आवश्यक प्रसवपूर्व दौरे एवं संस्थागत प्रसव में देरी की।
- स्वास्थ्य देखभाल बुनियादी ढाँचे को सुदृढ़ करना: अध्ययन प्राथमिक एवं माध्यमिक स्वास्थ्य देखभाल प्रणालियों को मज़बूत करने की दिशा में एक निर्णायक बदलाव की आवश्यकता पर बल देता है।
- यह भी प्रकाश डालता है कि अकेले चिकित्सा बुनियादी ढाँचे का विस्तार करना तब तक अपर्याप्त होगा जब तक कि स्वास्थ्य के सामाजिक निर्धारकों को पर्याप्त रूप से संबोधित नहीं किया जाता है।
मातृ मृत्यु दर
- मातृ मृत्यु दर: इसे गर्भावस्था के दौरान या गर्भावस्था की समाप्ति के 42 दिनों के भीतर एक महिला की मृत्यु के रूप में परिभाषित किया जाता है, जो गर्भावस्था या उसके प्रबंधन से संबंधित या बढ़े हुए किसी भी कारण से होती है, जिसमें आकस्मिक कारणों को शामिल नहीं किया जाता है। यह प्रसव से जुड़े जोखिमों को मापने वाला एक प्रमुख स्वास्थ्य संकेतक है।
- वैश्विक स्तर पर, 2023 में, लगभग 2,60,000 महिलाओं की मृत्यु गर्भावस्था के दौरान या उसके पश्चात् हुई, जो प्रति दिन 700 से अधिक रोकथाम योग्य मातृ मृत्यु (प्रति दो मिनट में एक मृत्यु) के बराबर है।
- मातृ मृत्यु अनुपात (MMR): यह किसी निश्चित समय अवधि में प्रति 100,000 जीवित जन्मों पर मातृ मृत्यु की संख्या है।
- यह गर्भावस्था और प्रसव के दौरान मातृ स्वास्थ्य देखभाल की गुणवत्ता एवं चिकित्सा सेवाओं तक पहुँच का आकलन करने के लिये उपयोग किया जाने वाला एक प्रमुख संकेतक है।
- भारत का MMR: हालाँकि भारत ने इस मामले में प्रगति की है, जिसमें MMR वर्ष 2000 में 384 से गिरकर वर्ष 2020 में 103 हो गया और आगे चलकर वर्ष 2023 में 80 हो गया, जो 1990 के बाद से 86% की गिरावट को दर्शाता है, जो वैश्विक औसत में होने वाली गिरावट की तुलना में 48% से अधिक है।
भारत में गुणवत्तापूर्ण मातृ स्वास्थ्य देखभाल में बाधा डालने वाली चुनौतियाँ क्या हैं?
- ग्रामीण भारत में मानव संसाधन संकट: ग्रामीण स्वास्थ्य सांख्यिकी (RHS) 2021-22 के अनुसार, सामुदायिक स्वास्थ्य केंद्रों (CHCs) पर विशेषज्ञ डॉक्टरों (सर्जन, प्रसूति एवं स्त्री रोग विशेषज्ञ, चिकित्सक और शिशु रोग विशेषज्ञ) की लगभग 80% की चिंताजनक कमी है।
- मिडवाइफरी कैडर का कम उपयोग: स्कैंडिनेवियाई देशों या ब्रिटेन के विपरीत, जहाँ कम जोखिम वाले प्रसवों का नेतृत्व मिडवाइव्स करती हैं, भारत की स्वास्थ्य प्रणाली अभी भी अत्यधिक 'डॉक्टर-केंद्रित' बनी हुई है।
- नर्स प्रैक्टिशनर इन मिडवाइफरी (NPM) पहल अभी भी प्रारंभिक चरण में है, जिससे मौजूदा नर्सों पर अत्यधिक कार्यभार पड़ रहा है।
- इंफ्रास्ट्रक्चर और आपूर्ति शृंखला की कमी: कई नामित फर्स्ट रेफरल यूनिट्स (FRUs) में आपातकालीन प्रसूति देखभाल (EmOC) के लिये 24×7 संचालन की तैयारी का अभाव है।
- प्रसव के बाद होने वाला अत्यधिक रक्तस्राव भारत में माताओं की मृत्यु का सबसे बड़ा कारण है। इसके बावजूद कई ज़िला या मध्यम स्तर के अस्पतालों में सही तरीके से काम करने वाले और पर्याप्त मात्रा में उपलब्ध ब्लड बैंक या साधारण रक्त भंडारण सुविधाएँ भी नहीं होतीं। नतीजतन मरीज़ों को बड़े शहरों के उन्नत अस्पतालों में ले जाने में देर होती है, जो कई बार जानलेवा साबित होती है।
- जीवनरक्षक और कम लागत वाली दवाओं, जैसे– मैग्नीशियम सल्फेट (एक्लेम्पसिया/दौरे के लिये) और ऑक्सीटोसिन (रक्तस्राव हेतु) की बीच-बीच में होने वाली कमी, अग्रिम पंक्ति के स्वास्थ्यकर्मियों की माताओं को स्थिर करने की क्षमता को गंभीर रूप से प्रभावित करती है।
- गुणवत्ता बनाम व्यवसायीकरण का अंतर: गुणवत्तापूर्ण देखभाल का अर्थ है उपयुक्त देखभाल। राष्ट्रीय परिवार स्वास्थ्य सर्वेक्षण (NFHS-5) के अनुसार, भारत में निजी स्वास्थ्य संस्थानों में सिजेरियन डिलीवरी की दर चिंताजनक रूप से 47.4% है, जो विश्व स्वास्थ्य संगठन द्वारा सुझाई गई 10–15% की आदर्श दर से कहीं अधिक है।
- अत्यधिक चिकित्सकीकरण के कारण महिलाओं को अनावश्यक सर्जरी के जोखिम, रिकवरी में अधिक समय और जेब से अधिक खर्च का सामना करना पड़ता है।
- स्वास्थ्य के सामाजिक निर्धारकों की अनदेखी: केवल क्लिनिकल गुणवत्ता उन गहरी सामाजिक-आर्थिक असमानताओं की भरपाई नहीं कर सकती, जिनका सामना महिलाओं को गर्भवती होने से पहले ही करना पड़ता है।
- राष्ट्रीय परिवार स्वास्थ्य सर्वेक्षण (NFHS-5) के अनुसार, भारत में 15–49 वर्ष की 57% महिलाएँ एनीमिया से पीड़ित हैं। पितृसत्तात्मक पारिवारिक व्यवस्था, जहाँ महिलाएँ अक्सर ‘सबसे अंत में और सबसे कम’ खाती हैं, के कारण दीर्घकालिक कुपोषण बना रहता है, जिससे प्रसव के दौरान होने वाला मामूली रक्तस्राव भी आसानी से जानलेवा बन सकता है।
- कानूनी प्रावधानों के बावजूद राष्ट्रीय परिवार स्वास्थ्य सर्वेक्षण (NFHS-5) के अनुसार 20–24 वर्ष आयु वर्ग की 23.3% महिलाओं की शादी 18 वर्ष से पहले हो जाती है। किशोरियों का शरीर जैविक रूप से प्रसव के लिये कम तैयार होता है, जिसके कारण सेफालोपेल्विक डिसप्रोपोर्शन (सिर और पेल्विस के आकार में असंतुलन) और लंबे समय तक प्रसव होने की संभावना बढ़ जाती है।
मातृ स्वास्थ्य देखभाल को कौन-से उपाय मज़बूत कर सकते हैं?
- सम्मानजनक मातृत्व देखभाल (RMC) को अपनाना: केवल क्लिनिकल परिणामों से आगे बढ़कर माँ की गरिमा को प्राथमिकता देना। इसमें स्वास्थ्यकर्मियों को ‘सॉफ्ट स्किल्स’ का प्रशिक्षण देना शामिल है, ताकि प्रसूति हिंसा को समाप्त किया जा सके, प्रसव के दौरान गोपनीयता सुनिश्चित की जा सके और महिला की पसंद के अनुसार ‘बर्थ कंपैनियन’ (साथ रहने वाला व्यक्ति) की अनुमति दी जा सके, जो तनाव तथा जटिलताओं को कम करने में सहायक साबित होता है।
- मिडवाइफरी-नेतृत्व वाली देखभाल इकाइयाँ (MLCUs): मिडवाइफरी में नर्स प्रैक्टिशनर्स (NPM) का एक समर्पित वर्ग स्थापित करना। मिडवाइफरी कम जोखिम वाले प्राकृतिक प्रसव को सँभाल सकती हैं, जिससे तृतीयक अस्पतालों पर दबाव कम होता है और अनावश्यक सिजेरियन ऑपरेशनों की ‘महामारी’ में भी कमी आती है।
- रक्त भंडारण और परिवहन: रक्त बैंकों के लिये ‘हब एंड स्पोक’ मॉडल का विस्तार।
- हर अधिक प्रसव-भार वाली स्वास्थ्य सुविधा में प्रसवोत्तर रक्तस्राव (PPH) का ‘गोल्डन आवर’ के भीतर उपचार करने के लिये एक कार्यशील रक्त भंडारण इकाई होना अनिवार्य है।
- डिजिटल निगरानी: प्रधानमंत्री सुरक्षित मातृत्व अभियान के पोर्टलों का उपयोग कर ‘उच्च-जोखिम गर्भावस्था’ (जैसे– गंभीर एनीमिया या उच्च रक्तचाप) की शुरुआती पहचान करना और यह सुनिश्चित करना कि प्रसव से पहले ही उन्हें समय पर विशेषज्ञों के पास भेज दिया जाए।
- मातृ एनीमिया से मुकाबला: एनीमिया मुक्त भारत रणनीति को मज़बूत बनाना, जिसमें आयरन-फोलिक एसिड (IFA) की अनिवार्य खुराक सुनिश्चित करना और उससे भी अधिक महत्त्वपूर्ण, सामुदायिक स्तर पर पोषण संबंधी परामर्श के माध्यम से ‘महिलाएँ सबसे अंत में खाती हैं’ जैसी पारिवारिक प्रवृत्ति को बदलना शामिल है।
- आशा और आंगनवाड़ी कार्यकर्त्ताओं को सशक्त बनाना: इन अग्रिम पंक्ति के कार्यकर्त्ताओं को बेहतर जाँच उपकरण (जैसे- डिजिटल हीमोग्लोबिनोमीटर) प्रदान करना तथा केवल प्रसव ही नहीं, बल्कि प्रसवोत्तर देखभाल की निगरानी के लिये भी उन्हें अधिक प्रोत्साहन देना।
निष्कर्ष
भारत ने मातृ स्वास्थ्य देखभाल में उल्लेखनीय प्रगति की है, लेकिन अंतिम चरण अभी भी चुनौतीपूर्ण बना हुआ है। सतत विकास लक्ष्य 3.1 को हासिल करने के लिये बुनियादी ढाँचे से आगे बढ़कर गुणवत्तापूर्ण और समान स्वास्थ्य सेवाओं पर ध्यान केंद्रित करना होगा, साथ ही महिलाओं की सामाजिक तथा पोषण संबंधी स्थिति में सुधार भी आवश्यक है।
|
दृष्टि मेन्स प्रश्न: प्रश्न. ‘भारत ने मातृ स्वास्थ्य परिणामों में सुधार किया है, फिर भी संरचनात्मक और सामाजिक चुनौतियाँ बनी हुई हैं।’ आलोचनात्मक परीक्षण कीजिये। |
अक्सर पूछे जाने वाले प्रश्न (FAQs)
1. मातृ मृत्यु दर क्या है?
गर्भावस्था के दौरान या उसके समाप्त होने के 42 दिनों के भीतर, गर्भावस्था से संबंधित कारणों से किसी महिला की मृत्यु — यह एक महत्त्वपूर्ण जन स्वास्थ्य सूचकांक है।
2. मातृ मृत्यु अनुपात (MMR) क्या है?
मातृ मृत्यु अनुपात (MMR) प्रति 1,00,000 जीवित जन्मों पर मातृ मृत्यु की संख्या को दर्शाता है, यह मातृ स्वास्थ्य सेवाओं की गुणवत्ता को प्रतिबिंबित करता है।
3. मातृ स्वास्थ्य के लिये SDG लक्ष्य क्या है?
सतत विकास लक्ष्य (SDG) 3.1 का उद्देश्य 2030 तक वैश्विक MMR को प्रति 100,000 जीवित जन्मों पर 70 से नीचे लाना है।
4. भारत में मातृ मृत्यु के प्रमुख कारण क्या हैं?
रक्तस्राव, संक्रमण और उच्च रक्तचाप संबंधी विकार प्रमुख रोके जा सकने वाले कारण हैं।
5. सम्मानजनक मातृत्व देखभाल (RMC) क्या है?
सम्मानजनक मातृत्व देखभाल (RMC) प्रसव के दौरान महिलाओं की गरिमा, गोपनीयता, सूचित सहमति और भावनात्मक सहयोग सुनिश्चित करती है।
UPSC सिविल सेवा परीक्षा, विगत वर्ष के प्रश्न (PYQ)
मेन्स
प्रश्न. सामाजिक विकास की संभावनाओं को बढ़ाने के क्रम में, विशेषकर जराचिकित्सा एवं मातृ स्वास्थ्य देखभाल के क्षेत्र में सुदृढ़ और पर्याप्त स्वास्थ्य देखभाल संबंधी नीतियों की आवश्यकता है। विवेचन कीजिये। (2020)