भारत में गैर- संचारी रोग (NCD) | 18 Oct 2025
यह एडिटोरियल "India’s burden of lifestyle diseases is growing. We need a multi-pronged approach" लेख पर आधारित है, जो 17/10/2025 को द इंडियन एक्सप्रेस में प्रकाशित हुआ था। लेख में इस बात पर प्रकाश डाला गया है कि भारत में हृदय रोग, मधुमेह और श्वसन संबंधी विकारों सहित जीवनशैली से जुड़ी बीमारियों के बढ़ते बोझ के लिये स्वास्थ्य सेवा, पोषण, पर्यावरण, रोकथाम और ज़मीनी स्तर पर निदान को मिलाकर एक एकीकृत राष्ट्रीय दृष्टिकोण की आवश्यकता है।
प्रिलिम्स के लिये: गैर-संचारी रोग (एनसीडी), वर्ष 2017 राष्ट्रीय स्वास्थ्य नीति, क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज (COPD), गैर-संचारी रोगों की रोकथाम और नियंत्रण के लिये राष्ट्रीय कार्यक्रम (NP-NCD), आयुष्मान भारत स्वास्थ्य और कल्याण केंद्र (एबी-एचडब्ल्यूसी), राष्ट्रीय तंबाकू नियंत्रण कार्यक्रम (NTCP), राष्ट्रीय पोषण मिशन (पोषण अभियान), फिट इंडिया मूवमेंट।
मेन्स के लिये: भारत में गैर-संचारी रोगों (एनसीडी) के बोझ में हालिया रुझान, भारत में गैर-संचारी रोगों (एनसीडी) के बढ़ते बोझ में योगदान देने वाले प्रमुख कारक, भारत में गैर-संचारी रोगों के बढ़ते बोझ को प्रभावी ढंग से नियंत्रित करने की रणनीतियाँ
राष्ट्रीय स्वास्थ्य नीति के अनुसार, हृदय रोग, मधुमेह और श्वसन विकारों जैसे गैर-संचारी रोगों (NCD) में तेज़ी से बढ़ोतरी देखी गई है — यह प्रवृत्ति हालिया ग्लोबल बर्डन ऑफ डिज़ीज़ अध्ययन में भी परिलक्षित होती है, जिसने पिछले आठ वर्षों में इनके मामलों में लगातार वृद्धि दर्ज की है।
हालाँकि स्वास्थ्य सेवाओं में उल्लेखनीय प्रगति हुई है, फिर भी प्रारंभिक पहचान, जन-जागरूकता और निवारक उपायों में अब भी महत्त्वपूर्ण कमियाँ बनी हुई हैं, जिन्हें जीवनशैली और पर्यावरणीय कारक और जटिल बना रहे हैं। इस बढ़ती चुनौती का सामना करने के लिये एक समग्र और बहुआयामी रणनीति आवश्यक है, जिसमें चिकित्सकीय देखभाल, सामुदायिक शिक्षा और समन्वित नीतिगत प्रयासों का संतुलित एकीकरण हो, ताकि जनस्वास्थ्य की रक्षा और जीवन की गुणवत्ता में सुधार सुनिश्चित किया जा सके।
भारत में गैर-संचारी रोगों (NCD) के बोझ में हाल के रुझान क्या हैं?
- मृत्यु दर में गैर-संचारी रोगों का प्रभुत्व: गैर-संचारी रोग (NCD) वे चिकित्सीय स्थितियाँ या रोग हैं जो संक्रामक कारकों के कारण नहीं होते हैं तथा आमतौर पर इनकी अवधि लंबी और प्रगति धीमी होती है।
- हृदय रोग, मधुमेह, कैंसर और दीर्घकालिक श्वसन संबंधी बीमारियों जैसी गैर-संचारी बीमारियाँ अब भारत में होने वाली सभी मौतों का लगभग 63-65% हिस्सा हैं, जो वर्ष 1990 में 37.9% से बढ़कर 2023 तक 63% से अधिक हो जाएंगी।
- जीवन शैली और जनसांख्यिकीय परिवर्तनों के कारण संक्रामक रोगों से दूर होकर दीर्घकालिक बीमारियों की ओर बढ़ते महामारी विज्ञान संबंधी बदलाव को दर्शाता है।
- असामयिक मृत्यु दर की उच्च दर: NCD से संबंधित लगभग 25-26% मौतें 30 से 70 वर्ष की आयु के बीच होती हैं, जो प्रमुख उत्पादक वर्षों में गंभीर हानि का संकेत है।
- प्रारंभिक शुरुआत और युवा भेद्यता: 10वें अंतर्राष्ट्रीय मधुमेह महासंघ (आईडीएफ) एटलस, 2021 के अनुसार, भारत में 0-19 वर्ष की आयु के 2,294,000 बच्चे टाइप 1 मधुमेह से पीड़ित हैं।
- विशेषज्ञ इसे गतिहीन व्यवहार, प्रसंस्कृत आहार और प्रारंभिक जीवन में पोषण संबंधी कमियों से जोड़ते हैं।
- बढ़ता आर्थिक और सामाजिक बोझ: अनुमान है कि भारत को वर्ष 2030 तक गैर-संचारी रोगों (NCD) और मानसिक स्वास्थ्य स्थितियों के कारण 4.58 ट्रिलियन डॉलर का नुकसान होगा। इनमें से, हृदय संबंधी बीमारियों के कारण 2.17 ट्रिलियन डॉलर का आर्थिक, जबकि मानसिक स्वास्थ्य स्थितियों के कारण 1.03 ट्रिलियन डॉलर का आर्थिक नुकसान होगा।
- NCD जीवन की गुणवत्ता को कम करते हैं, विकलांगता का कारण बनते हैं तथा मध्यम आयु वर्ग की कार्यशील आबादी पर दबाव डालते है , जिससे भारत का जनसांख्यिकीय लाभांश सीधे तौर पर प्रभावित होता है।
भारत में गैर-संचारी रोगों (NCD) के बढ़ते बोझ में योगदान देने वाले प्रमुख कारक क्या हैं?
- कुपोषण: भारत कुपोषण, सूक्ष्म पोषक तत्त्वों की कमी और मोटापे के विरोधाभासी सह-अस्तित्व का सामना कर रहा है, जिससे उपापचय संबंधी विकार बढ़ रहे हैं।
- मोटापा अब सार्वजनिक स्वास्थ्य के लिये एक ऐसी प्रमुख चिंता बन गया है, जिसने कम वजन की समस्या को भी पीछे छोड़ दिया है।
- एनएफएचएस-5 के आँकड़ों के अनुसार, अधिक वजन और मोटापे की व्यापकता में उल्लेखनीय वृद्धि हुई है — पिछले सर्वेक्षणों की तुलना में पुरुषों में 44% और महिलाओं में 41% की वृद्धि दर्ज की गई है।
- वर्ष 2019 में भारत में मोटापे का आर्थिक बोझ 28.95 अरब अमेरिकी डॉलर (लगभग 2.4 लाख करोड़ रुपये) आंका गया था, जो सकल घरेलू उत्पाद (GDP) का लगभग 1.02% था।
- वर्ष 2030 तक यह बढ़कर 81.53 बिलियन डॉलर (6.7 लाख करोड़ रुपये) हो जाएगा (जीडीपी का लगभग 1.57%) और यदि इस पर नियंत्रण नहीं किया गया तो वर्ष 2060 तक यह बढ़कर 838.6 बिलियन डॉलर (69.6 लाख करोड़ रुपये) या जीडीपी का 2.5% हो सकता है।
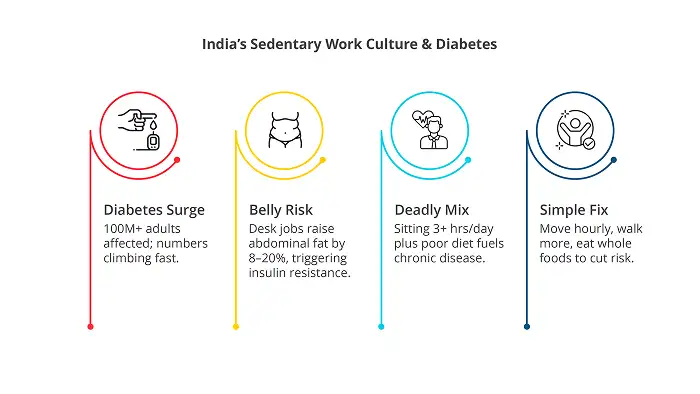
- गतिहीन जीवनशैली और आहार परिवर्तन: तेज़ी से हो रहा शहरीकरण पूरे भारत में खाद्य उपभोग के पैटर्न को नया आकार दे रहा है।
- प्रसंस्कृत, कैलोरी युक्त, वसा, शर्करा और नमक से भरपूर खाद्य पदार्थों की ओर रुझान नाटकीय रूप से बढ़ा है, विशेष रूप से शहरी और अर्द्ध-शहरी क्षेत्रों में।
- यह " पोषण परिवर्तन " मोटापे की बढ़ती दर से जुड़ा हुआ है।
- गतिहीन जीवनशैली 31% से अधिक वयस्कों और 80% किशोरों को प्रभावित करती है (डब्ल्यूएचओ), जो कि बढ़ते मशीनीकरण, स्क्रीन समय और शहरी कार्य पैटर्न के कारण है।
- मनोरंजन स्थलों तक अपर्याप्त पहुँच और सुरक्षित शहरी डिज़ाइन शारीरिक निष्क्रियता को बढ़ाती है।
- प्रसंस्कृत, कैलोरी युक्त, वसा, शर्करा और नमक से भरपूर खाद्य पदार्थों की ओर रुझान नाटकीय रूप से बढ़ा है, विशेष रूप से शहरी और अर्द्ध-शहरी क्षेत्रों में।
- उच्च तंबाकू और मादक पदार्थों का उपयोग: तंबाकू का उपयोग NCD का एक प्रमुख चालक बना हुआ है, लगभग 28% वयस्क किसी न किसी रूप में तम्बाकू का उपयोग करते हैं, जिसमें धूम्रपान और धूम्रपान रहित प्रकार शामिल हैं।
- वर्ष 2021 में, भारत में मौतों और विकलांगता में संयुक्त रूप से योगदान देने वाला तंबाकू 5वाँ सबसे बड़ा जोखिम कारक माना गया था।
- भारत में तंबाकू के कारण 5 में से 1 पुरुष तथा 20 में से 1 महिला की मृत्यु होती है।
- इसी प्रकार, हानिकारक शराब का सेवन और सामाजिक असमानताओं के कारण तनाव NCD जोखिम को और बढ़ा देता है।
- वायु प्रदूषण एक प्रमुख जोखिम कारक: ग्लोबल बर्डन ऑफ डिजीज़ (GBD) 2023 रिपोर्ट के अनुसार, वायु प्रदूषण भारत में असामयिक मृत्यु और विकलांगता के शीर्ष तीन कारणों में से एक है।
- स्टेट ऑफ ग्लोबल एयर 2024 के अनुसार, वायु प्रदूषण के कारण भारत में प्रतिवर्ष 2 मिलियन से अधिक मौतें होती हैं।
- क्रोनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज (CODP) क्रोनिक श्वसन रोगों का 75% कारण है, जो कि घर के अंदर खाना पकाने के ईंधन के धुएँ और शहरी परिवेश प्रदूषण से जुड़ा हुआ है।
- प्रतिदिन लाखों लोग सुरक्षित सीमा से अधिक कणीय पदार्थ के संपर्क में आते हैं, प्रदूषण-एनसीडी संबंध श्वसन और हृदय संबंधी रुग्णता को बढ़ाता है।
- मानसिक स्वास्थ्य विकार: पिछले दशक में भारत में मानसिक स्वास्थ्य की स्थिति में तेज़ी से वृद्धि हुई है।
- वर्ष 2013 से वर्ष 2023 तक चिंता विकार 63% और अवसाद 26 % बढ़ गया।
- मनोवैज्ञानिक संकट जीवनशैली के अनुपालन को प्रभावित करके और उच्च रक्तचाप जैसी जैविक प्रतिक्रियाओं को बढ़ाकर NCD परिणामों को खराब कर देता है, जिसके लिये एकीकृत शारीरिक और मानसिक स्वास्थ्य सेवाओं की आवश्यकता होती है।
- स्वास्थ्य देखभाल प्रणाली में अंतराल और असमानताएँ: भारत के विशाल ग्रामीण क्षेत्रों में अपर्याप्त निदान और उपचार सुविधाएँ हैं।
- जबकि NCD की रोकथाम और नियंत्रण के लिये राष्ट्रीय कार्यक्रम (NP-NCD) जैसी सरकारी योजनाएँ हालाँकि, सीमित बुनियादी ढाँचे और कार्यबल की कमी के कारण प्रारंभिक पहचान और प्रबंधन में बाधा आती है, विशेष रूप से आदिवासी और वंचित क्षेत्रों में।
- राज्यों में रोग का बोझ दस गुना तक भिन्न होता है, जो सामाजिक-आर्थिक असमानताओं के कारण बढ़ती स्वास्थ्य असमानताओं को उजागर करता है।
भारत में गैर-संचारी रोगों (NCD) की रोकथाम और नियंत्रण के उद्देश्य से प्रमुख सरकारी पहल क्या हैं?
- गैर-संचारी रोगों की रोकथाम और नियंत्रण के लिये राष्ट्रीय कार्यक्रम (NP-NCD): वर्ष 2010 में शुरू किया गया तथा हाल ही में विस्तारित, NP-NCD हृदय रोग, मधुमेह, कैंसर, पुरानी श्वसन बीमारियों और स्ट्रोक जैसे प्रमुख NCD को लक्षित करता है।
- यह कार्यक्रम 30 वर्ष से अधिक आयु के व्यक्तियों के लिये जनसंख्या-आधारित स्क्रीनिंग को एकीकृत करता है, जिसमें सभी स्वास्थ्य देखभाल सुविधाओं पर अवसरवादी स्क्रीनिंग भी शामिल है।
- वर्ष 2025 तक, राष्ट्रव्यापी "75/25 पहल" के तहत, 42 मिलियन उच्च रक्तचाप और 25 मिलियन मधुमेह रोगियों का उपचार किया गया है, जिससे लक्ष्य का लगभग 90% प्राप्त हुआ है ।
- यह कार्यक्रम निगरानी के लिये टेली-परामर्श और एक समर्पित राष्ट्रीय NCD पोर्टल का भी लाभ उठाता है। हालाँकि, ग्रामीण और आदिवास क्षेत्रों में बुनियादी ढाँचे की कमी अभी भी चुनौतीपूर्ण बनी हुई है।
- आयुष्मान भारत स्वास्थ्य और कल्याण केंद्र (AB-HWCs): दिसंबर 2022 तक 1.5 लाख परिचालन केंद्रों के साथ, AB-HWCs सभी आयु समूहों में एनसीडी स्क्रीनिंग और कल्याण गतिविधियों सहित व्यापक प्राथमिक स्वास्थ्य सेवा प्रदान करते हैं।
- राष्ट्रीय तंबाकू नियंत्रण कार्यक्रम (एनटीसीपी): एनटीसीपी जागरूकता अभियान चलाता है, तंबाकू कानून को लागू करता है तथा तंबाकू के प्रचलन को कम करने के लिये धूम्रपान छोड़ने में सहायता करता है, जो कि पूर्व में कमी के बावजूद वयस्कों में 28.6% पर बना हुआ है।
- युवाओं में तंबाकू के उपयोग पर विशेष ध्यान दिया जाता है, जो NCD के लिये एक महत्त्वपूर्ण जोखिम कारक है।
- राष्ट्रीय मानसिक स्वास्थ्य कार्यक्रम (NMHP): मानसिक स्वास्थ्य और NCD के बीच संबंध को पहचानते हुए, एनएमएचपी बढ़ती चिंता और अवसाद को दूर करने के लिये प्राथमिक देखभाल के भीतर मानसिक स्वास्थ्य सेवाओं को एकीकृत करता है, जो शारीरिक बीमारियों को बदतर बनाते हैं और NCD उपचार अनुपालन को जटिल बनाते हैं।
- राष्ट्रीय पोषण मिशन (पोषण अभियान): कुपोषण के अलावा, यह मिशन सूक्ष्म पोषक तत्वों की कमी और बढ़ते मोटापे से निपटता है, तथा भविष्य में उपापचय संबंधी विकारों को कम करने के लिये प्रारंभिक जीवन में पोषण पर ज़ोर देता है।
- राष्ट्रीय स्वच्छ वायु कार्यक्रम (NCAP): वायु प्रदूषण को NCD के एक प्रमुख जोखिम कारक के रूप में देखते हुए, NCAP वायु की गुणवत्ता में सुधार के उपायों को क्रियान्वित करता है, जो प्रदूषित वातावरण से जुड़े श्वसन और हृदय संबंधी रोगों को कम करने के लिये आवश्यक है।
- विशिष्ट आयुर्वेदिक देखभाल: नई दिल्ली स्थित अखिल भारतीय आयुर्वेद संस्थान (एआईआईए) मोटापे और संबंधित जीवनशैली विकारों के लिये पंचकर्म चिकित्सा, आयुर्वेदिक दवाओं, व्यक्तिगत आहार संबंधी दिशा-निर्देशों और योग चिकित्सा के संयोजन से विशेष उपचार प्रदान करता है।
- ईट राइट इंडिया मूवमेंट (FSSAI) : भारतीय खाद्य सुरक्षा और मानक प्राधिकरण (एफएसएसएआई) द्वारा शुरू किए गए ईट राइट इंडिया मूवमेंट में सभी के लिये सुरक्षित, स्वस्थ और सतत् भोजन सुनिश्चित करने के लिये कई पहल शामिल हैं।
- फिट इंडिया मूवमेंट: वर्ष 2019 में शुरू किया गया फिट इंडिया मूवमेंट सक्रिय जीवनशैली को बढ़ावा देता है और दैनिक फिज़िकल फिटनेस को प्रोत्साहित करता है।
- पाठ्यक्रम में शारीरिक गतिविधि को शामिल करने वाले स्कूलों के लिये फिट इंडिया स्कूल प्रमाणन।
- फिट इंडिया संडे ऑन साइकिल पहल, शहरी स्थानों में साइकिल चलाने और पैदल चलने को बढ़ावा देती है।
- खेलो इंडिया - खेलों के विकास के लिये राष्ट्रीय कार्यक्रम: वर्ष 2016-17 में शुरू किया गया, खेलो इंडिया कार्यक्रम स्कूलों से लेकर कुलीन प्रतियोगिताओं तक खेल भागीदारी को बढ़ावा देता है, एथलेटिक उत्कृष्टता की संस्कृति को बढ़ावा देता है।
- यह युवा एथलीटों को उच्चस्तरीय प्रशिक्षण और विश्वस्तरीय बुनियादी ढाँचा प्रदान करता है, जिससे ग्रामीण और शहरी भारत में समान खेल अवसर सुनिश्चित होते हैं।
गैर-संचारी रोगों के बढ़ते बोझ को प्रभावी ढंग से नियंत्रित करने के लिये भारत कौन-सी व्यापक रणनीति अपना सकता है?
- राष्ट्रीय एनसीडी स्क्रीनिंग और प्रबंधन कार्यक्रमों को मज़बूत करना और बढ़ाना: गैर-संचारी रोगों की रोकथाम और नियंत्रण के लिये राष्ट्रीय कार्यक्रम (एनपी-एनसीडी) के प्रभावी कार्यान्वयन पर ज़ोर देना, जिसका उद्देश्य 30 वर्ष और उससे अधिक आयु के सभी व्यक्तियों की उच्च रक्तचाप, मधुमेह, मौखिक, स्तन और गर्भाशय ग्रीवा के कैंसर के लिये स्क्रीनिंग करना है, जिसका लक्ष्य 2025 तक कुल 50 करोड़ लोगों की स्क्रीनिंग करना है।
- आयुष्मान भारत स्वास्थ्य एवं कल्याण केन्द्रों (एबी-एचडब्ल्यूसी) के साथ इसके निरंतर एकीकरण से स्क्रीनिंग और अनुवर्ती सेवाओं की पहुँच में वृद्धि होगी।
- राष्ट्रीय एनसीडी पोर्टल और टेली-परामर्श सेवाओं (ई-संजीवनी) जैसे डिजिटल उपकरणों के उपयोग से निगरानी और पहुँच दोनों में सुधार होगा।
- बहु-क्षेत्रीय नीति प्रतिक्रियाओं को लागू करना: एनसीडी के लिये भारत की राष्ट्रीय बहु-क्षेत्रीय कार्य योजना (NMAP) के कार्यान्वयन को प्राथमिकता देना, जो स्वास्थ्य, पर्यावरण, वित्त, शिक्षा और वाणिज्य जैसे मंत्रालयों के बीच समन्वय पर ज़ोर देती है।
- इस योजना में वर्ष 2025 तक तंबाकू के उपयोग में 30%, शराब के उपयोग में 10% और नमक के सेवन में 30% की कमी लाने का लक्ष्य रखा गया है।
- 'सभी नीतियों में स्वास्थ्य' दृष्टिकोण जैसी नीतियों को बढ़ावा देने से नीतिगत संघर्षों को रोकने और तंबाकू, शराब और जंक फूड सहित व्यावसायिक रूप से संचालित जोखिम कारकों को विनियमित करने में मदद मिलेगी।
- सामुदायिक सहभागिता और क्षमता निर्माण का विस्तार: मान्यता प्राप्त सामाजिक स्वास्थ्य कार्यकर्ता (आशा) और सामुदायिक स्वास्थ्य अधिकारी (CHO) को घर-घर जाकर NCD स्क्रीनिंग, परामर्श और निगरानी करने का अधिकार दिया गया है।
- शीघ्र निदान और रोगी अनुवर्ती कार्रवाई में सीएचओ और अग्रिम पंक्ति कार्यकर्त्ताओं का उचित प्रशिक्षण कवरेज़ और देखभाल की गुणवत्ता में सुधार के लिये महत्त्वपूर्ण है।
- सामुदायिक जागरूकता अभियान, जैसे फिट इंडिया मूवमेंट और ईट राइट इंडिया, शारीरिक गतिविधि और पोषण में व्यवहारिक परिवर्तन को बढ़ावा देते हैं।
- मानसिक स्वास्थ्य को एनसीडी देखभाल के साथ एकीकृत करना: राष्ट्रीय मानसिक स्वास्थ्य कार्यक्रम (NMHP) का विस्तार चिंता, अवसाद और मादक द्रव्यों के सेवन से निपटने के लिये किया जा रहा है, जो एनसीडी परिणामों पर नकारात्मक प्रभाव डालते हैं।
- NCD क्लीनिकों में मानसिक स्वास्थ्य विकारों की जाँच और परामर्श सेवाओं का प्रावधान देखभाल के लिये अधिक समग्र दृष्टिकोण सुनिश्चित करेगा।
- बुनियादी ढाँचे और आपूर्ति शृंखलाओं को मज़बूत करना: ज़िला स्तर पर सुदृढ़ीकरण आवश्यक है, जिसमें ज़िला अस्पतालों में डे केयर कैंसर सेंटर (डीसीसीसी) की स्थापना और उन्नयन शामिल है, ताकि सुलभ ऑन्कोलॉजी सेवाएँ प्रदान की जा सकें, जैसा कि बजट 2025-26 में योजना बनाई गई है।
- सभी स्वास्थ्य देखभाल स्तरों पर आवश्यक दवाओं और निदान की निर्बाध आपूर्ति सुनिश्चित करना आवश्यक है।
- इसके अतिरिक्त, जटिल मामलों से निपटने के लिये तृतीयक देखभाल अवसंरचना और रेफरल प्रणाली में सुधार करना महत्त्वपूर्ण है।
- प्रौद्योगिकी और डेटा-संचालित दृष्टिकोण का लाभ उठाना: जोखिम पूर्वानुमान, टेली-परामर्श और डिजिटल रजिस्ट्री के लिये AI जैसे डिजिटल स्वास्थ्य समाधानों का विस्तार, शीघ्र पहचान, अनुवर्ती कार्रवाई और उपचार के पालन को बढ़ाता है।
- राष्ट्रीय एनसीडी पोर्टल इसे नियमित रूप से अद्यतन किया जाना चाहिये तथा सुविधा निगरानी और नीतिगत निर्णयों के लिये उपयोग किया जाना चाहिये।
- इसके अलावा, नवीन देखभाल मॉडल और लागत प्रभावी हस्तक्षेपों पर अनुसंधान को बढ़ावा देने से संसाधन-विवश सेटिंग्स के लिये उपयुक्त समाधान विकसित करने में मदद मिलती है।
- पर्यावरणीय और सामाजिक निर्धारकों को संबोधित करना: राष्ट्रीय स्वच्छ वायु कार्यक्रम (NCAP) जैसे कार्यक्रमों को परिवेशी और आंतरिक वायु प्रदूषण को कम करने के लिये क्रियान्वित और लागू किया जा रहा है, जो श्वसन और हृदय संबंधी NCD का एक प्रमुख चालक है।
- शारीरिक गतिविधि को प्रोत्साहित करने के लिये सुरक्षित शहरी स्थानों के निर्माण को बढ़ावा दिया जाना चाहिये।
- रोकथाम और देखभाल तक पहुँच में सामाजिक-आर्थिक असमानताओं को कम करने वाली नीतियाँ कमज़ोर आबादी के बीच स्वास्थ्य परिणामों में सुधार करती हैं।
निष्कर्ष :
गैर-संचारी रोगों (NCD) से निपटने के लिये एक व्यापक, बहु-क्षेत्रीय दृष्टिकोण की आवश्यकता है जो स्वास्थ्य क्षेत्र से आगे बढ़कर पोषण, शिक्षा, पर्यावरण और सामुदायिक कल्याण के प्रयासों को एकीकृत करना। आगे का रास्ता प्राथमिक स्वास्थ्य सेवा को मज़बूत करने, तकनीक का लाभ उठाने, स्वस्थ जीवन शैली को बढ़ावा देने और गुणवत्तापूर्ण देखभाल तक समान पहुँच सुनिश्चित करने में निहित है, जो एक अधिक स्वस्थ और लचीले भारत का मार्ग प्रशस्त करेगा । जैसा कि प्रधानमंत्री श्री नरेंद्र मोदी ने सटीक रूप से कहा, "अपनी खान-पान की आदतों में छोटे-छोटे बदलाव करके, हम अपने भविष्य को अधिक मज़बूत, स्वस्थ और रोगमुक्त बना सकते हैं," यह एक ऐसा दृष्टिकोण है जो NCD के खिलाफ भारत की सामूहिक लड़ाई का पूरी तरह से प्रतीक है।
|
दृष्टि मुख्य परीक्षा प्रश्न: जैसे-जैसे भारत संक्रामक रोगों से जीवनशैली से जुड़ी बीमारियों की ओर बढ़ रहा है, चुनौती संक्रमण की नहीं, बल्कि निष्क्रियता की है। तेज़ी से शहरीकृत होते समाज में गैर-संचारी रोगों (NCD) के बढ़ते बोझ से निपटने के लिये भारत की स्वास्थ्य नीतियाँ किस प्रकार अनुकूलित हो रही हैं, इसका विश्लेषण कीजिये। |
अक्सर पूछे जाने वाले प्रश्न (FAQ)
1. भारत में गैर-संचारी रोगों (NCD) का वर्तमान बोझ कितना है?
भारत में 63-65% मौतें NCD के कारण होती हैं, जो 1990 में 37.9% थी, जो दीर्घकालिक रोगों की ओर बदलाव का संकेत है।
2. भारत में गैर-संचारी रोगों (NCD) के बढ़ने के पीछे प्रमुख जीवनशैली और पर्यावरणीय कारक क्या हैं?
अस्वास्थ्यकर आहार, गतिहीन जीवनशैली, तंबाकू/शराब का सेवन, वायु प्रदूषण और बचपन में पोषण संबंधी कमियाँ।
3. भारत में एनसीडी की रोकथाम और नियंत्रण के लिये कौन-से प्रमुख सरकारी कार्यक्रम हैं?
राष्ट्रीय गैर-संचारी रोगों की रोकथाम और नियंत्रण कार्यक्रम (NP-NCD), आयुष्मान भारत स्वास्थ्य और कल्याण केंद्र (एबी-एचडब्ल्यूसी), राष्ट्रीय तंबाकू नियंत्रण।
4. भारत एनसीडी स्क्रीनिंग और प्रबंधन को कैसे मज़बूत कर रहा है?
30+ व्यक्तियों की स्क्रीनिंग, एबी-एचडब्ल्यूसी एकीकरण, डिजिटल उपकरण, टेली-परामर्श, 2025 तक 50 करोड़ लोगों तक पहुँचने का लक्ष्य।
5. भारत में गैर-संचारी रोगों (एनसीडी) को नियंत्रित करने के लिये कौन-सी व्यापक रणनीतियाँ सुझाई गई हैं?
बहु-क्षेत्रीय नीतियाँ, सामुदायिक सहभागिता, मानसिक स्वास्थ्य एकीकरण, मज़बूत बुनियादी ढाँचा, तकनीक-संचालित निगरानी और सामाजिक/पर्यावरणीय जोखिमों को कम करना।
UPSC सिविल सेवा परीक्षा, विगत वर्ष के प्रश्न (PYQ)
प्रश्न: निम्नलिखित में से कौन-सा रोग टैटू गुदवाने से एक व्यक्ति से दूसरे व्यक्ति में फैल सकता है? (2013)
- चिकनगुनिया
- हेपेटाइटिस बी
- HIV-एड्स
नीचे दिये गए कूट का प्रयोग कर सही उत्तर चुनिये:
(a) केवल 1
(b) केवल 2 और 3
(c) केवल 1 और 3
(d) 1, 2 और 3
उत्तर: (b)
मेन्स
प्रश्न: क्या डॉक्टर के निर्देश के बिना एंटीबायोटिक दवाओं का अति प्रयोग और मुफ्त उपलब्धता भारत में दवा प्रतिरोधी रोगों के उद्भव में योगदान कर सकते हैं? निगरानी एवं नियंत्रण के लिये उपलब्ध तंत्र क्या हैं? इसमें शामिल विभिन्न मुद्दों पर आलोचनात्मक चर्चा कीजिये। (2014)

.png)